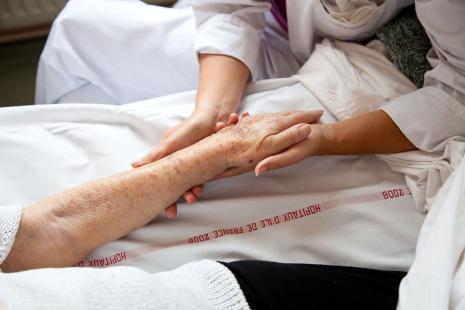
«La main qui soigne ne peut pas être celle qui tue.» C’est au son de cette formule que 8 organisations de soignants*, dont l’Association nationale française des infirmières en pratique avancée (ANFIPA), s’opposent au texte sur une «assistance médicale à mourir» que le Sénat examine à partir de ce mardi 20 janvier. En commission des affaires sociales, la Chambre haute a tenté de restreindre, début janvier, la portée de la proposition de loi votée par l’Assemblée le 27 mai 2025, qui créait de facto un droit à l’aide à mourir. Exit donc les notions de «droit» et d’«affection grave et incurable», qui figurait parmi les critères stricts et cumulatifs encadrant l’accès à ce droit et qui est remplacée par celle de «pronostic vital engagé à court terme», soit de quelques heures à quelques jours.
Il est anormal d’administrer une «substance létale» et de qualifier ce geste d’assistance médicale, puisque la main qui soigne ne peut pas être la main qui tue.
Risque de confusion entre pratique du soin et fait de donner la mort
«Le texte issu de la commission du Sénat présente deux dangers majeurs» : la légalisation du suicide assisté et, surtout, de l’euthanasie, et leur ancrage dans la pratique soignante, s’est ainsi émue Ségolène Perruchiot, la présidente de la Société française d'accompagnement et de soins palliatifs (SFAP), en conférence de presse, lundi 19 janvier. De quoi, a-t-elle jugé, entraîné une confusion entre le soin et le fait de donner la mort, et donc de banaliser l’acte de faire mourir. Le 7 janvier déjà, alors que s’achevait l’examen du texte par la Commission, la SFAP s’alarmait dans un communiqué de presse du fait que, loin de rééquilibrer celui adopté par les députés, il en renforçait la logique «en inscrivant encore plus explicitement la mort médicalement provoquée dans le champ du soin» et en présentant «le geste létal [comme] une option thérapeutique». «Il est anormal d’administrer une «substance létale» et de qualifier ce geste d’assistance médicale, puisque la main qui soigne ne peut pas être la main qui tue», a abondé Élisabeth Hubert, la présidente de la Fédération nationale des établissements d'hospitalisation à domicile (FNEHAD). Il faut dire que l’HAD, au même titre que les EHPAD dans le médico-social, est tout particulièrement concernée : le domicile est très souvent choisi par les patients et leurs proches comme lieu de réalisation des gestes létaux. «Nous serons fortement sollicités, nous avons déjà l’expérience de la sédation profonde.»
Quant à la légalisation de cette pratique, elle aurait un impact civilisationnel plus profond. En faisant tomber le principe, universel, d’interdiction de donner la mort, en protocolisant même le geste, la proposition de loi ouvrirait de fait la porte à une multiplication des exceptions. Elle pourrait alors s’étendre aux mineurs et aux personnes atteintes de troubles psychiques, exclus du texte actuel, voire à celles atteintes de troubles physiques. Avec, en bout de réflexion, «une hiérarchisation des vies», s’est alarmée Sara Piazza, psychologue hospitalière en équipe mobile de soins palliatifs et en réanimation au centre hospitalier de Saint-Denis (Seine-Saint-Denis). «Il y aura des vies qu’on acceptera de voir s’arrêter, et d’autres pour lesquelles on refusera.»
Sur les soignants, des impacts peu mesurés
Ce n’est pas la première fois que plusieurs organisations de soignants s’élèvent contre le principe du suicide assisté et de l’euthanasie, dans le cas où un patient ne serait pas en capacité de s’administrer lui-même le produit létal. En février 2023, alors que la Convention citoyenne sur la fin de vie s’apprêtait à rendre son avis sur la nécessité de légiférer sur l’aide à mourir, 13 d’entre elles (dont déjà la SFAP et l’ANFIPA) clamaient que «donner la mort n’est pas un soin». C’est qu’en réalité la communauté soignante s’oppose dans sa grande majorité à ce droit à mourir et à l’implication de ses professionnels dans la démarche. Car le décès d’un patient, quand il se produit dans des «conditions normales», constitue déjà un traumatisme. Dans le rapport «Les Survivants» rendu public début décembre 2025, Thibaud Damy, cardiologue à l’hôpital Henri-Mondor, a souligné l’ampleur de la souffrance émotionnelle des soignants face à la mort, démontrant qu’un soignant y est exposé en moyenne 27 fois par an. En face, l’accompagnement fait défaut. De quoi alors imaginer les impacts qu’une telle loi aurait sur les professionnels. «Dans mes établissements en HAD, infirmiers et médecins me disent que ce sera sans eux», a laissé tomber Élisabeth Hubert.
Et si le texte autorise les soignants à faire valoir leur clause de conscience – «le minimum absolu à [leur] garantir», a commenté Ségolène Perruchiot – celle-ci pourrait avoir une conséquence pour l’instant peu mesurable sur les établissements. Car comment remplir une obligation légale… si aucun soignant n’accepte de réaliser la procédure ? Dans les établissements d’HAD, par exemple, «nous devrons organiser des choses avec lesquelles nos professionnels seront en opposition», a relevé la présidente de la FNEHAD. Lors d’une enquête menée auprès des soignants en soins palliatifs en avril 2024, la SFAP estimait en effet à 80% la part qui refuserait tout simplement de prescrire ou d’administrer le produit létal. Dans un contexte où les établissements sanitaires comme médico-sociaux peinent à recruter, l’éventualité d’être amené à guider volontairement un patient vers la mort agirait comme un repoussoir.
D'autres voies possibles existent, plaident les soignants
La proposition de loi est d’autant plus inacceptable qu’il existe déjà un texte pour accompagner la fin de vie : la loi Claeys-Leonetti de février 2016. Celle-ci pose le principe selon lequel «toute personne a droit à une fin de vie digne et apaisée », introduit la possibilité de rédiger des directives anticipées, et autorise les professionnels de santé à recourir à « une sédation profonde et continue» jusqu’au décès afin d’épargner toute souffrance aux patients. Or cette loi, qui suffit dans sa rédaction à mettre en place les mesures pour soulager les patients, est encore peu connue et insuffisamment mobilisée, tant par les professionnels de santé que par le grand public. «Si les professionnels y étaient mieux formés, il n’y aurait pas ce débat sur la fin de vie», s’est agacée Elisabeth Hubert. Plutôt que de produire une nouvelle loi, il aurait fallu «reprendre la loi Claeys-Leonetti, en en renforçant certains points, en expliquant en quoi elle va à l’encontre de l’obstination déraisonnable et les moyens qu’elle offre pour soulager la souffrance physique et psychique.» Les sénateurs auraient pu adopter cette voie en consolidant l’obligation de formation et le recours à la sédation profonde dans certains services ciblés.
Chez les usagers, un appel à respecter "l'esprit de la loi" votée à l'Assemblée
L’examen de la proposition de loi durera jusqu’au 28 janvier, date à laquelle le Sénat, beaucoup plus conservateur et réservé sur le texte que l’Assemblée nationale, devra se prononcer lors d’un vote solennel. Plusieurs allers-retours entre sénateurs et députés sont à anticiper avant que le projet législatif ne trouve sa version finale.
Dans une lettre ouverte du 19 janvier adressée aux sénateurs et nourrie de 3 témoignages de patients atteints de pathologies lourdes et incurables, France Asso Santé les a appelés à revoir le texte et de «respecter l’esprit» de la version votée en Assemblée. «Les personnes qui demandent une aide à mourir ne sont pas celles qui meurent dans les heures qui suivent leur doléance, mais celles qui se voient obligées de vivre avec des souffrances réfractaires, inhumaines, persistantes, alors même que la mort n’est pas immédiate. Ce sont celles qui sont arrivées au bout de ce qu’elles pouvaient endurer et qui veulent que cela s’arrête. C’est précisément pour elles que ce débat a été ouvert.», y plaide-t-elle, encourageant les élus «à faire confiance» aux personnes concernées et aux soignants – «il en existe» – qui sont prêts à les accompagner.
En 2022, alors en pleine campagne présidentielle, Emmanuel Macron prend l’engagement d’ouvrir le débat sur une éventuelle législation de l’aide à mourir.
• En décembre 2022, 180 citoyens sont tirés au sort pour réfléchir à cette question : «Le cadre de l'accompagnement de la fin de vie est-il adapté aux différentes situations rencontrées ou d'éventuels changements devraient-ils être introduits ?»
• En avril 2023, cette Convention rend son rapport à Emmanuel Macron, dans lequel elle se montre favorable à une évolution de la loi.
• En mars 2024, le président de la République dévoile un projet de loi sur une aide à mourir très encadrée, qui insiste notamment sur l’obligation de parvenir à une décision collégiale au sein de l’équipe soignante. La dissolution, en juin 2024, puis l’instabilité gouvernementale qui en découle entraînent une suspension des débats.
• En février 2025, sous l’impulsion du gouvernement Bayrou, le projet de loi est divisé en deux textes : un sur la fin de vie, et un autre, plus consensuel, sur les soins palliatifs.
*Société Française d'Accompagnement et de Soins Palliatifs (SFAP), Fédération Nationale des Établissements d'Hospitalisation à Domicile (FNEHAD), Société Française de Gériatrie et Gérontologie (SFGG), Société Française de Néphrologie Dialyse Transplantation (SFNDT) Société Française de Médecine de Réadaptation (SOFMER), Association Nationale des Infirmières en Pratique Avancée (ANFIPA), Société Médico-Psychologiques (SMP), l'Association nationale des Médecins Coordonnateurs en Ehpad (MCOOR)

Article précédent
Fin de vie et aide à mourir : l’Assemblée nationale a voté
Article suivant
Fin de vie : il faut une clause de conscience "explicite" dans la loi
Fin de vie et aide à mourir : l’Assemblée nationale a voté
Fin de vie : alerte sur la confusion entre "soin" et "acte de donner la mort"
Fin de vie : il faut une clause de conscience "explicite" dans la loi
Aide à mourir : il n'existe pas de consensus médical sur le pronostic vital
SANTÉ MENTALE
La santé mentale des jeunes et des femmes en première ligne selon une enquête
RÉGION
Dans le Grand Est, plusieurs centaines de lits labellisés en soins palliatifs
CROYANCES
Toilette funéraire : rôle et place des infirmiers selon les croyances
SANTÉ NUMÉRIQUE
Asthme pédiatrique : La HAS favorable au remboursement d'une thérapie numérique